診療科
大腸がん ― 腹腔鏡手術からロボット手術へ ―
大腸がんについて
日本で新たに大腸がんと診断される患者さんの数は年間約15万人で、高齢化と食生活の欧米化などにより年々増えています。大腸がんは、がんの罹患数の中では、男性では3位、女性では2位で、日本人にとって身近ながんの1つといえます。
●大腸がんの原因
①腺腫という良性の大腸ポリープが大きくなる過程でがん化する場合と、②正常な粘膜から直接がんが発生する場合の2つの要因があります。
●大腸がんの症状
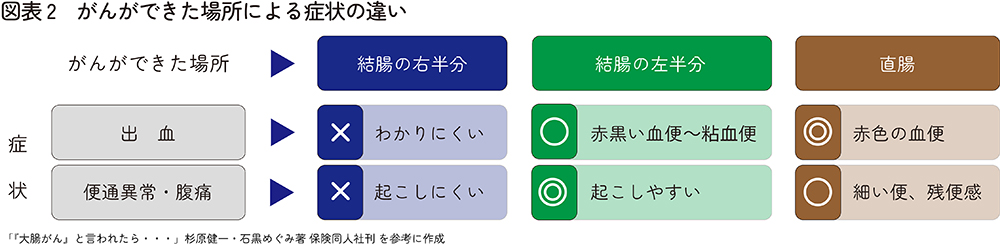
大腸がんの約7割は直腸やS状結腸などの「結腸の左半分」に発生します(図表)。肛門に近いがんの場合は、便に血が混ざる、便が出にくい、便が細くなるなどの症状が出やすいですが、「結腸の右半分」のがんの場合はそのような症状がでにくいと言われています。大腸がん検診(便潜血検査)で陽性が出たり、血便や便通異常があったりする場合は早めに大腸カメラを受けるようにして下さい。
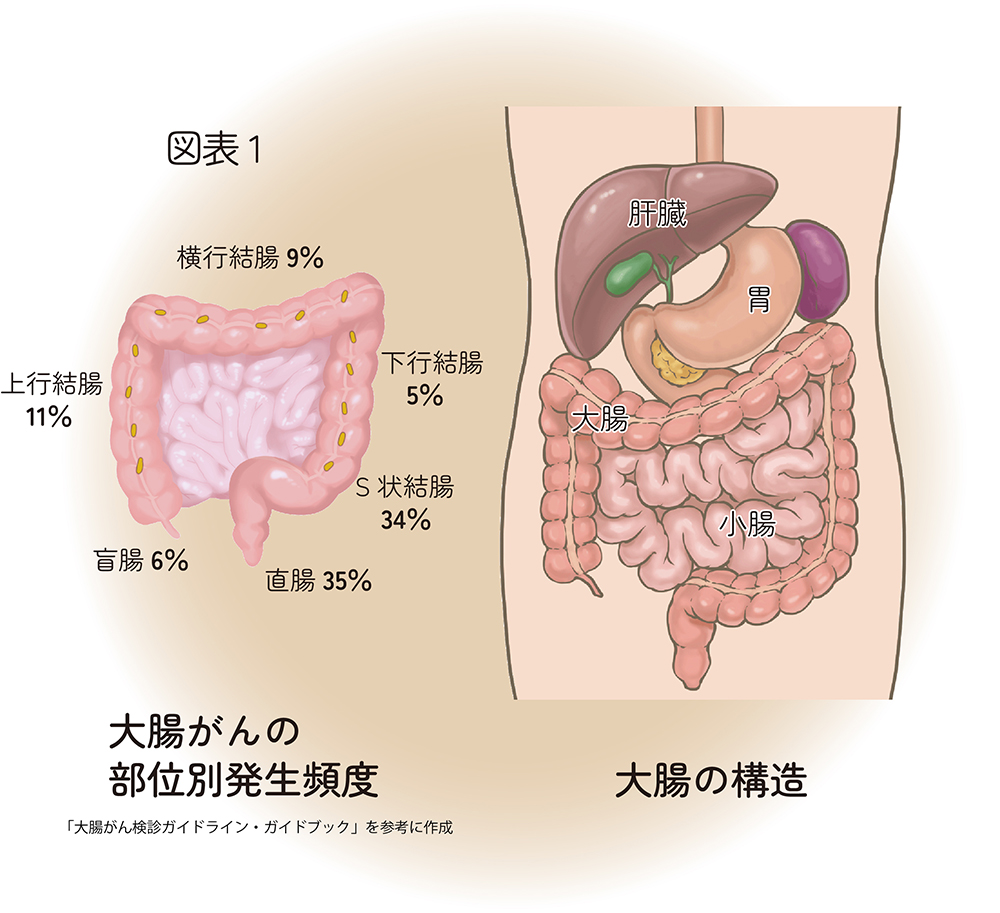
●大腸がんの検査
ほとんどの大腸がんは大腸カメラで発見することができます。大腸がんと診断された場合、注腸造影、CT、などの検査で進行度の判定を行います。

大腸がんの治療
早期がんの一部は大腸カメラでの摘出が可能な場合があります。大腸カメラで摘出が困難な症例は手術を行います。肺や肝臓などに転移があっても手術で摘出可能な場合は手術を行うことがあります。手術以外の治療法として、抗がん剤治療や放射線治療があります。
●大腸がんの手術について
当院では腹腔鏡下手術や、ロボット手術を積極的に行っております。特にロボット手術は、従来の腹腔鏡下手術に比較して、3Dカメラによって微細な解剖を認識できることや、術者が操るロボット鉗子が精密に動くことにより非常に精緻な手術が可能です。一方で患者さんの状況により、開腹手術が望ましいと判断した患者さんには開腹手術を行うこともあります。
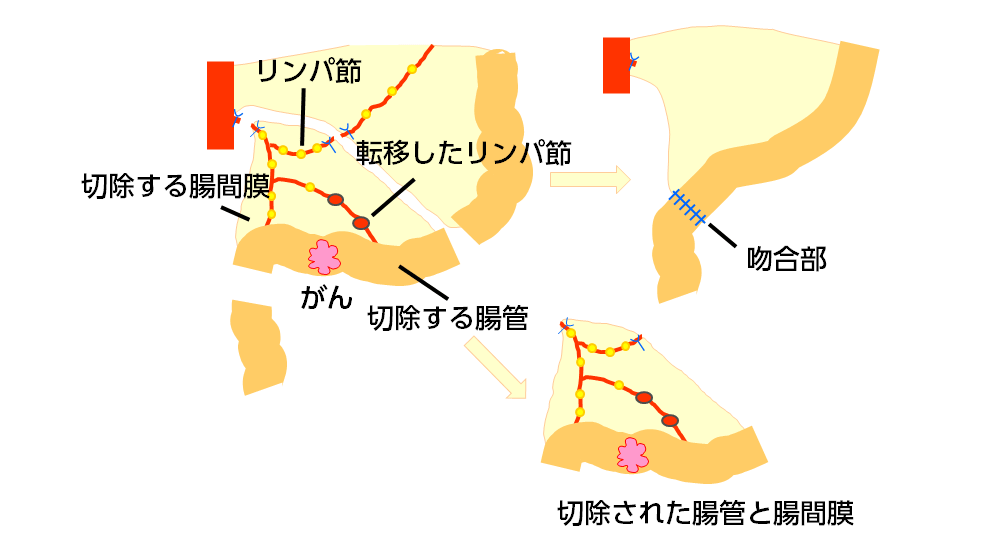
大腸がんの手術は図の様に、がんを含む腸管を十分な長さ(安全域)をとって切除し、リンパ節を含む腸間膜を扇形に切除(リンパ節郭清)し、腸と腸をつなぎ合わせます(吻合)。肛門に近い直腸癌など吻合が難しい場合は、吻合をせずに人工肛門とする場合もありますが、手術技術の進歩のおかげで人工肛門を回避できる患者さんが増えてきています。
図3 大腸がんの手術の基本
- 腹腔鏡手術について
当院では大腸がんの患者さんは、ほぼ全例腹腔鏡手術を行っています。腹腔鏡手術では、お腹に5個程度の筒(ポート)を設け、カメラや専用の器具を入れて手術を行います。開腹手術に比べ傷が小さく、回復が早い利点がありますが、高い技術を要します。当院では「内視鏡技術認定医」という技術審査をクリアした医師が手術を行っています。
- ロボット手術について
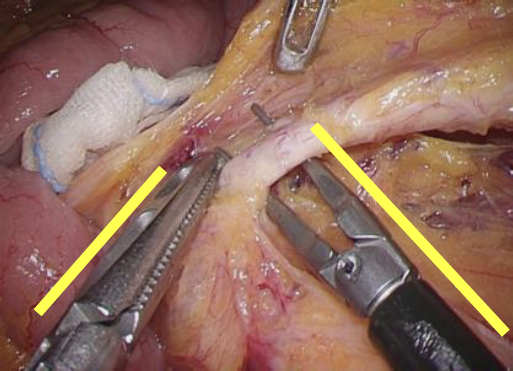
2022年10月より大腸がんに対しロボット手術を開始しました。ロボット手術は、従来の腹腔鏡下手術に比較して、3Dカメラによって微細な解剖を認識できることや、術者が操るロボット鉗子が精密に動くことにより非常に精緻な手術が可能です。下の図はどちらも腸の血管を処理している場面です。腹腔鏡手術では鉗子はまっすぐにしか挿入できませんが、ロボット手術では鉗子の先端が曲がるので適切な角度で鉗子を挿入することが可能です。
ロボット手術
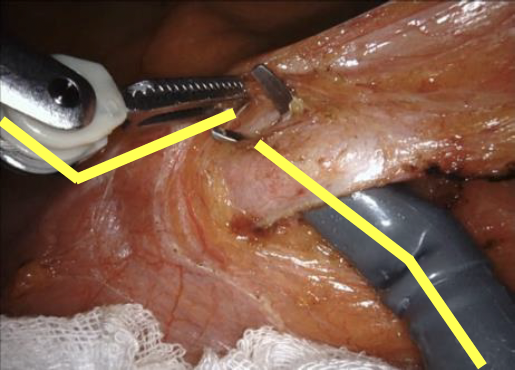
腹鏡手術
※手術支援ロボット「ダビンチ」について詳しく知りたい
●手術の入院について
大腸がんで手術を受けられる場合、入院期間は10日前後が目安になります。
●手術後の治療について
手術で摘出した大腸がん組織で病理検査を行い、がんの深さやリンパ節転移の有無を調べ、進行度(病期)を決定します。ある程度進行している場合は、がんの再発予防のために抗がん剤治療をおこなう場合があります。当院では抗がん剤専門の医師、薬剤師、看護師が在籍しており、専門部署であるがん治療センターを設置していますので、安心して抗がん剤治療を受けていただけます。
診療体制
当科では、消化器腹腔鏡手術を専門とする日本内視鏡外科学会認定の内視鏡技術認定医が4名在籍し、ロボット手術の術者資格を持った医師が4名在籍しており、安全で質の高い手術を行っています。



