診療科
消化器内科
診療科紹介
教育認定施設
日本内科学会認定教育関連病院 日本消化器病学会認定施設 日本消化器内視鏡学会指導施設
当科は日本消化器病学会認定施設および日本消化器内視鏡学会指導施設であり、医師およびスタッフの育成に特に力を入れております。
食道・胃・十二指腸・小腸・大腸・肝臓・胆嚢・胆管・膵臓などの消化器系臓器を全て扱い、診断から治療まで迅速に行うよう、日々検査・治療に取り組んでおります。入院患者さんに対しては、治療が適切であるか、スタッフ全員で週に1度、合同カンファレンスを行っております。また、外科とは週1回の合同検討会(内科・外科カンファレンス、内視鏡検討会、術前術後カンファレンス)を持ち、常に連携して診断から治療までの期間短縮に努めております。当院の外科ではロボット支援手術や腹腔鏡手術にも力を入れており、患者さんに最適な負担の少ない治療を選択することができます。
対象疾患
- 食道疾患
- 食道疾患、逆流性食道炎、食道静脈瘤
- 胃二指腸疾患
- 胃炎、胃癌、胃潰瘍、胃ポリープ、十二指腸潰瘍など
- 大腸疾患
- 大腸炎、大腸癌、大腸ポリープ
- 肝臓
- 肝炎(B型・C 型)、肝硬変、肝癌など
肝臓外来はこちらから - 胆嚢・胆管
- 胆石、胆嚢症炎、胆嚢癌、胆嚢ポリープ、総胆管結石、胆管炎、胆管癌
- 膵臓
- 膵炎、膵癌、膵嚢胞など
担当医
-
-
院長補佐 兼 消化器内科科長 市原 広太郎(いちはら こうたろう)
【資格】
日本消化器病学会消化器病専門医・指導医
日本消化器内視鏡学会消化器内視鏡専門医・指導医
日本肝臓学会肝臓専門医・指導医
日本消化管学会胃腸科専門医・指導医
日本内科学会認定内科医
日本内科学会総合内科専門医
日本プライマリ・ケア連合学会認定プライマリ・ケア認定医・指導医
日本がん治療認定医機構がん治療認定医
日本化学療法学会抗菌化学療法指導医
日本専門医機構 総合診療専門研修特任指導医
ICD(Infection Control Doctor)
日本旅行医学会認定医
日本スポーツ協会公認スポーツドクター
TNT(Total Nutrition Therapy)コース修了
埼玉県肝炎医療研修会修了
厚生労働省 医師の臨床研修に係る指導医講習会修了
厚生労働省 がん等の診療に携わる医師等に対する緩和ケア研修会修了
身体障害者福祉法第15条指定医師(肝臓機能障害)
難病指定医
日本内科学会認定 JMECC 修了
日本感染症学会 院内感染対策講習会修了
-
-
消化器内視鏡センター長 松山 眞人(まつやま まさと)
【資格】
日本消化器病学会消化器病専門医・指導医
日本臨床腫瘍学会がん薬物療法専門医・指導医
日本消化器内視鏡学会消化器内視鏡専門医・指導医
日本胆道学会認定指導医
日本膵臓学会認定指導医
日本消化管学会胃腸科専門医
日本肝臓学会肝臓専門医
日本内科学会総合内科専門医
難病指定医
厚生労働省 医師の臨床研修に係る指導医講習会修了
-
-
増田 太志郎(ますだ たしろう)
【資格】
日本内科学会認定内科医
日本消化器病学会消化器病専門医
日本消化器内視鏡学会消化器内視鏡専門医
厚生労働省 医師の臨床研修に係る指導医講習会修了
厚生労働省 がん等の診療に携わる医師等に対する緩和ケア研修会修了
難病指定医
日本救急医学会 ICLS コース修了
埼玉県肝炎医療研修会修了【専門】
消化器疾患全般
-
-
永坂 拓也(ながさか たくや)
【資格】
日本内科学会認定内科医
日本がん治療認定医機構がん治療認定医
日本肝臓学会肝臓専門医
日本消化管学会胃腸科専門医
日本消化器病学会消化器病専門医
日本消化器内視鏡学会消化器内視鏡専門医
日本臨床細胞学会細胞診専門医
日本消化器内視鏡学会上部消化管内視鏡スクリーニング認定医
日本消化器内視鏡学会大腸内視鏡スクリーニング認定医
日本専門医機構認定病理専門医
死体解剖資格認定
日本救急医学会 ICLS コース修了
日本内科学会認定 JMECC 修了
厚生労働省 医師の臨床研修に係る指導医講習会修了
厚生労働省 がん等の診療に携わる医師等に対する緩和ケア研修会修了
-
-
平塚 智也(ひらつか ともや)
【資格】
日本専門医機構・日本内科学会認定内科専門医
日本消化器内視鏡学会消化器内視鏡専門医
難病指定医
厚生労働省 がん等の診療に携わる医師等に対する緩和ケア研修会修了
日本救急医学会 ICLS コース修了
日本内科学会認定 JMECC 修了
外来担当医
※2019年4月より午前の受付は12:00までとなります
| 時間/曜日 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
| 午前受付 8:00 〜 12:00 (診察)9:00 ~ |
市原 広太郎 松山 眞人 膵臓外来 |
平塚 智也 |
市原 広太郎 永坂 拓也 |
松山 眞人 膵臓外来 増田 太志郎 |
市原 広太郎 平塚 智也 |
増田 太志郎 |
| 午後受付 12:35 〜 17:00 (診察)14:00 ~ |
増田 太志郎 |
永坂 拓也 |
治療について
食道胃静脈瘤
食道・胃静脈瘤は食道や胃の細い静脈が、太く“コブ”のように発達した状態のことをいいます。
門脈圧亢進症の重大な合併症であり、末期症状である静脈瘤破裂による出血死亡率は非常に高率です。
門脈圧亢進症の基礎疾患として約90%は肝硬変症があり、静脈瘤破裂による出血でさらに肝不全を誘発し、最悪死に至ります。
したがって、食道・胃静脈瘤では内視鏡による緊急止血や出血予防のための治療が極めて重要となります。
- 内視鏡的治療(内視鏡的硬化療法(EIS)と内視鏡的静脈瘤結紮療法(EVL))
- IVR(血管内カテーテル)を応用した治療
- 外科手術
- 薬物治療
当院では上記の治療法を患者さんの状態に応じて選択していますが、現在では内視鏡的治療が主流となっております。
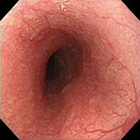
正常な食道
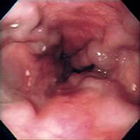
食道静脈瘤のできた状態
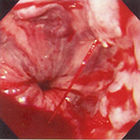
破裂により噴出するように出血することがあります
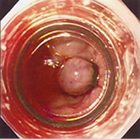
内視鏡的静脈瘤結紮療法(EVL)ゴム製のOリングを出血部にかけます
このような緊急例も含め、待機例にも当院では随時対応しております。肝臓が悪いと言われた方は一度は内視鏡検査をお勧めします。
胃癌
●胃癌は早期発見と治療が重要です
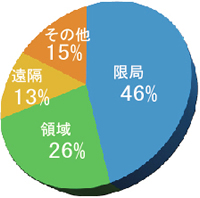
日本の胃癌患者の約46%は、胃癌が見つかった時点で癌は胃に限局しています。一方、約26%は領域にある臓器やリンパ節に浸潤しており、また約13%は遠隔転移の段階で発見されています。
胃癌の5年生存率は全体で約60%ですが、診断時に癌が胃に限局していれば、5年生存率は約94%です。従って胃癌においては早期診断が大変重要です。
●胃癌の治療には色々な種類があります
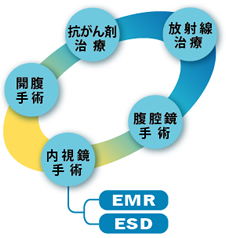
胃癌の治療には、大きく「手術」「抗がん剤」「放射線」があります。 早期の胃癌の中には転移がほとんどないものがあり、お腹を開かずに内視鏡で治療できる場合があります。
内視鏡治療はお腹に傷がつかず、胃も小さくならず入院期間も、外科手術より短くすむ利点があります。
●内視鏡を使った治療。EMRとESD
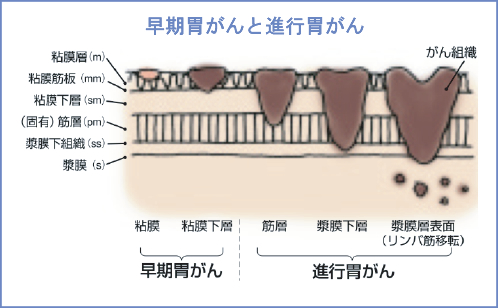
1.内視鏡的粘膜切除術(EMR)
Endoscopic mucosal resection (従来行われていた方法)図のように粘膜内にとどまる癌の中で
- 大きさは2cmまで
- 潰瘍がない
- 組織は分化型
(正常の胃粘膜の構造を残している)
を満たすものが適応になります。
粘膜下層に生理食塩水などを注入することにより病巣を固有筋層から浮かせてスネア(金属の輪)をかけて高周波を用いて切り取る方法です。しかし、この方法では2cmを超える広い癌の場合は、スネアの大きさから病変を一括して切除することが出来ないため取り残しが出て再発する危険性や、病変を取りきれても分割されてしまい取りきれたか正確な診断ができないなどの指摘がされていました。
2.内視鏡的粘膜下層剥離術(ESD)
近年、特殊な電気メスを使って、従来より大きな病変でもまるごと切除することが可能となりました。これにより切除後再発のリスクが大幅に軽減され、非常によい治療成績を上げています。
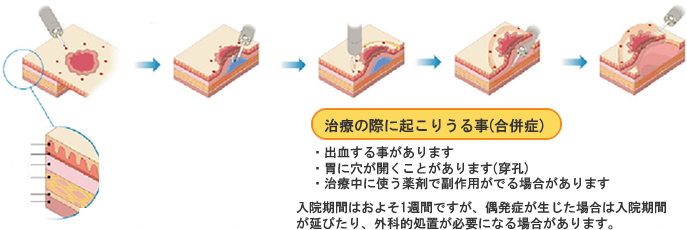
ESD治療の手順
- 内視鏡に処置具を装着して早期がんのまわりに印を付ける
- 粘膜下層に生理食塩水などを注入して、患部を浮き上がらせる
- 印を囲むように処置具ナイフで患部の周囲の粘膜を切る
- 粘膜下層を処置具ナイフで切開と止血を同時に行いながら剥離する
- 剥離完了した患部は顕微鏡による組織検査(病理診断)を行う
●彩の国東大宮メディカルセンターは小回りがききます
・ご紹介された患者さんの精査・治療が早い
開業医の先生方から胃癌(または疑い)と言われた患者さんは心配ですぐに治療を受けたいとお思いでしょう。大規模病院では検査で数週間、手術までさらに1~2ヶ月かかる場合もありますが、当院では中規模病院の小回りのよさを生かし検査から治療までが迅速で、患者さんに余計な心配を持たせません。
・外科との連携が良い
当院は外科とのカンファレンスを毎週行っております。それ以外の時間であっても、外科との垣根が低くいつでも相談ができます。内視鏡治療が可能な病変と思われても精査の結果それができない場合もありますが、すぐに最適な治療方針をたてることができます。
当院の外科では腹腔鏡手術にも力を入れており、患者さんに最適な負担の少ない治療を選択することができます。
胆膵領域
●対象疾患
胆道系(胆管、胆嚢)及び膵臓の腫瘍、結石、急性胆嚢炎、急性胆管炎、膵炎など当院では上記疾患に対し、腹部エコー、CT、MRI 等の画像診断を駆使し、かつ内視鏡を用いた検査・治療も積極的に行なっております。
内視鏡的な検査療は一般的にERCP(内視鏡的逆行性胆管膵管造影Endoscopic retrograde cholangiopancreatography の略語)と呼ばれるもので、内視鏡を用いて膵管や胆管の状態を検査し、同時に治療も行うものです。
内視鏡による処置の中でも特に高度なテクニックを要求される部類に入り、内視鏡的十二指腸乳頭切開術、内視鏡的胆管結石砕石術、胆管メタリックステント留置術、等を施行しております。
現在近隣からの紹介患者を含め、対象患者数は急激に増加しております。
何か相談等あればいつでも当消化器内科外来へ受診してください。
ヘリコバクター・ピロリ ~除菌療法について~
●ヘリコバクター・ピロリについてご存知ですか?
ピロリ菌とは胃の中に生息している菌です。
胃の中は胃酸により酸性が強いために普通の菌は生息することができないのですが、ピロリ菌はウレアーゼという酵素で胃酸を中和することによって胃の中で生息できるのです。
このピロリ菌は近年の研究から胃潰瘍等の病気に深く関わっていることが明らかになってきました。
- Q1:ピロリ菌はどのような病気を引き起こすのでしょうか?
- A1:ピロリ菌に感染すると、胃の中に胃炎という炎症が起こります。胃潰瘍や十二指腸潰瘍の発症や再発にも関係してきます。また、最近では胃癌の発生にも関係することが明らかになってきました。
- Q2:ピロリ菌がいるかどうか、どのように調べるのでしょうか?
- A2:ピロリ菌の検査には内視鏡を使う方法と使わない方法があります。内視鏡を使う方法では、胃の組織を少し採取して、迅速ウレアーゼ法、鏡検法、培養法などの検査方法を用いて調べます。
内視鏡を使わない方法では、血液検査の抗体測定検査、呼気検査の尿素呼気試験、便検査の便中抗原測定があります。
これらの中から状況に応じて検査を選択させていただきます。 - Q3:ピロリ菌の治療はどのように行うのでしょうか?
- A3:ピロリ菌の治療は除菌療法と呼ばれています。抗菌薬と胃酸を抑える薬を組み合わせて7日間内服するだけの簡単な治療です。
なお、治療後4週間以上経過してから除菌できたかどうか確認するために検査を行います。除菌できなかった場合でも、薬の組み合わせを変えてもう1回治療ができます。
これによりほとんどの方のピロリ菌が除菌できます。 - Q4:ピロリ菌を除菌するとどのようなよいことがあるのでしょうか?
- A4:これまで胃潰瘍や十二指腸潰瘍は治りにくく再発しやすい厄介な病気と考えられていましたが、ピロリ菌を除菌することによって潰瘍の治りが早くなるだけでなく、潰瘍の再発も妨げるようになってきました。
また、胃癌の発症リスクも減少することがわかってきました。その他、胃マルトリンパ腫の治療、特発性血小板減少紫斑病の治療や、胃癌治療後の再発抑制にも有効ということがわかってきました。 - Q5:ピロリ菌除菌には健康保険が使えるのでしょうか?
- A5:ピロリ菌の検査・治療には保険適応できる場合と、自費で行う場合があるなど、わかりにくい点もあります。個別にお話させていただきますので、消化器内科までご相談ください。
簡単ですが、ピロリ菌についての説明です。ぜひ一度、ピロリ菌の検査を受けてみてはいかがでしょうか?
消化器内科では、ピロリ菌について相談を受け付けております。お気軽にご相談ください。


