診療科
眼科
診療科紹介
目の病気に対し、一通りの検査および治療を行っております。検査は4人の視能訓練士が視力・視野検査を行っています。診察後、必要に応じて螢光眼底撮影や超音波検査なども行います。CTやMRIの検査もでき、頭の病気が見つかることもあります。
手術は白内障をはじめ、緑内障、眼瞼下垂、硝子体手術、網膜剥離等を行っております。また、白内障・硝子体手術に関しては日帰り手術も可能です。
当院は総合病院のため、入院して治療を受けることができ、全身麻酔下での手術も可能です。症状のある方、もしくは病気に対して不安な方、お気軽にご相談ください。来院の際は休診かどうかホームページまたはお電話にてご確認ください。
●紹介状持参のお願い
現在、通院中の眼科からの紹介状をお持ちいただけると、これまでの治療状況が 把握でき、スムーズに診察ができます。特に県外から時間をかけて来院される患者さんには、貴重な診察時間となりますので、お手数ですが紹介状をお持ちください。
担当医
-
-
医長 片平 晴己(かたひら はるき)
【資格】
日本眼科学会認定眼科専門医
眼科光線力学的療法(PDT)認定医
ボトックス講習・実技セミナー修了医師
難病指定医
iStent手術認定(GLAUKOS社®)
水晶体嚢拡張リング(CTR)講習会修了
日本眼科学会屈折矯正手術講習会修了
日本眼科学会オルソケラトロジー講習会修了
厚生労働省 医師の臨床研修に係る指導医講習会修了
-
-
医長 田中 夏世(たなか なつよ)
【資格】
日本眼科学会認定眼科専門医
ボトックス講習・実技セミナー修了医師
難病指定医
身体障害者福祉法第15条指定医師(視覚障害)
iStent手術認定(GLAUKOS社®)
水晶体嚢拡張リング(CTR)講習会修了
外来担当医
※眼科の診療は次月以降変更になる場合もございます。
| 時間/曜日 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
| 午前受付 8:00 〜 12:30 (診察)9:00 ~ |
片平 晴己 第4週のみ受付11:30まで 術前診察 【予約制】 |
片平 晴己 田中 夏世 |
田中 夏世 術前診察 【予約制】 |
片平 晴己 田中 夏世 |
田中 夏世 |
|
| 午後受付 12:35 〜 17:00 (診察)14:00 ~ |
検査・処置のみ 【予約制】 |
検査・処置のみ 【予約制】 |
検査・処置のみ 【予約制】 |
検査・処置のみ 【予約制】 |
検査・処置のみ 【予約制】 |
対象疾患
① 緑内障
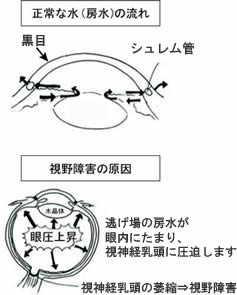 緑内障は40歳以上の20人に1人がかかるといわれている病気です。
緑内障は40歳以上の20人に1人がかかるといわれている病気です。
徐々に視野(見える範囲)が狭くなる病気ですが、最初のうちは自分で気づく症状はありません。初期に検査をして治療をすれば落ち着くことが多く、自分で気づくことがないため手遅れになる方も多いというのが問題です。
緑内障を悪化させる要因は、眼圧・ストレスなどいろいろあるのですが、対処できるのは眼圧だけとなっています。
また治療として、早期の段階では目薬となります。目薬をしていても徐々に症状が進んでしまうことがあり、それに対してはレーザーと手術があります。レーザーの良い点は、危険が少ないことですが、眼圧の下降効果は少ないです。手術は眼圧の下降効果には優れていますが、手術による危険および視力低下をきたすこともあります。
緑内障の治療として、まずは現在の状況をゆっくり把握することが大切です。それには診察・眼圧・視力・視神経の状態の把握が必要となります。また眼圧は一日の間にも上下し、日によっても違います。平均4mmHg上下します。また正常で一日のうち3~5mmHgの変化といわれてますが、緑内障の方はその範囲が大きいともいわれています。眼圧を何度か測定し、大体の傾向を決定します。また視野(見える範囲)の検査も何度かして、検査自体に慣れていただく、視野の正確な測定をする、いわゆる状態把握が必要となります。
次に目薬の治療となります。目薬はいくつかの種類がありますが、それぞれ組み合わせて使うこともよくあります。また目薬は効く人と効かない人がいます。点眼試験として片方だけに目薬をしていただき、眼圧の下降を調べ、その目薬が効いているというのが確認できれば実際の使用となります。
経過観察期間は最初の頃は1か月ごとの眼圧測定、3か月ごとの視野検査となります。
落ち着いたら2か月ごとの眼圧測定・4か月~6か月ごとの視野検査となります。
緑内障は治る病気ではありませんが、しっかり治療をすれば失明を防ぐことができます。
長い治療で、効いているという実感は少ないと思いますが頑張って治療をしていきましょう。
② 網膜剥離
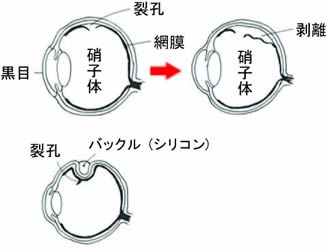 網膜は光を感じる神経膜です。目玉の裏側を裏打ちするようにぴったり張っていて、張り付いているところから栄養をもらっています。このため剥離すると栄養がなくなり、そのうち死んでしまいます。また一部が剥がれると剥離が広がり、そのうち全体がはがれてしまいます。こうなると失明か、やっと光がわかる程度の目になってしまいます。網膜はまだ取り替えることができない組織なので、一度だめになると元に戻すことはできません。
網膜は光を感じる神経膜です。目玉の裏側を裏打ちするようにぴったり張っていて、張り付いているところから栄養をもらっています。このため剥離すると栄養がなくなり、そのうち死んでしまいます。また一部が剥がれると剥離が広がり、そのうち全体がはがれてしまいます。こうなると失明か、やっと光がわかる程度の目になってしまいます。網膜はまだ取り替えることができない組織なので、一度だめになると元に戻すことはできません。
要するに、網膜剥離は放置すれば失明に至る可能性の高い病気です。
●硝子体手術
網膜剥離手術の最大の目的は失明を防ぐことです。中心まではがれている場合は、そこの剥離が治ることで視力が良くなることも期待できます。逆に、中心がはがれておらず、視力が良好な場合は、術後、手術のダメージにより、かえって見えにくくなることがあります。また硝子体手術で網膜剥離をしなければいけないという時点で手術は難しい状態であるといえます。
手術の治癒率はケースバイケースなので、何ともいえません。 経過がよければ、一回の手術後、うつ伏せで剥離はおさまります。複数回の手術が必要になる可能性は、少なくありません。
手術の危険性と合併症として眼内の出血、網膜剥離、緑内障、感染などによる眼内炎等の合併症が生じる可能性があります。
③ 硝子体出血
目玉の中央、卵でいえば黄身に当たるところには硝子体といって透明なゼリー水のようなものがあります。この部分に何らかの原因で出血が生じ、硝子体が血で濁って光を通さなくなり、見えにくくなっている状態が硝子体出血です。
硝子体は、目の中で水晶体(レンズ)や網膜(フィルムの役目をする神経膜、取り替え不能)と接しており、手術はこれら組織への影響が生じてきます。
●硝子体手術
硝子体手術の最大の目的は、血液でにごった硝子体を取り除き、透明な水に置き換え、光がよくはいるようにすることです。これによって、術後の視力を少しでも改善するということもありますが、出血で見えなかった眼底の状態を確認することもあります。しかし、出血の原因そのものは治すことができない場合もあり、術後再出血は少なからずあります。また、再出血を防ぐのに、空気やシリコンオイルを目の中に入れることもあります。
手術の治癒率は出血の原因によりケースバイケースなので、何ともいえませんが、多くは、一回の手術後、安静で様子を見ることで、徐々ににごりがとれます。複数回の手術が必要になる事もまれにあります。
手術の危険性と合併症として、眼内の出血、網膜剥離、緑内障、眼内炎等が生じる可能性があります。
④ 網膜静脈閉塞症
網膜静脈閉塞症とは、脳梗塞や心筋梗塞のように網膜の血管が詰まってしまったことにより、その後出血してしまった状態をいいます。
ものをみる中心がむくむ(黄斑浮腫)が起こり、視力低下を起こすことがあります。また新生血管といって悪い血管ができて将来的に緑内障となり失明してしまうことがあります。
●網膜光凝固術
網膜光凝固術(レーザー)という方法は、なるべく進行をとめるのが目的です。レーザーをしている時期に視力が下がったりすることがあります。つまり治療をした途端に進行が止まるわけではないということです。また治療自体には痛みもあるため、痛い思いをして治療をしたのにむしろ見づらくなった。と思ってしまう方がいます。ただしこれは治療が悪かったのではなく、病気によって進行しているのを何とか食い止めたというのが正しい表現となります。
治療してすっきり治れば分かり易いのですが、非常に病気としてもわかりにくく、戸惑う点もあると思いますが一緒に治療していきましょう。
●ウロキナーゼ点滴療法
ウロキナーゼというのは血液をサラサラにするお薬です。特に網膜静脈閉塞症や網膜動脈閉塞症など、血管がつまってしまう病気に対して使います。これにより血液がさらさらになり流れがよくなっていくのですが、逆に出血が止まりにくいという状態になってしまいます。
そのため現在出血がないかどうか、念のためCTなどでチェック(検査)した後、大きな異常がなければ点滴を行います。
点滴をしている期間は容易に出血してしまうので、ぶつけたりなどしないように注意してください。また、わずかに脳やほかの部分に出血していても、CTなどで見つからないことがあります。ごくわずかな可能性ですが、その場合は出血が広がってしまう可能性も否定できません。もし、手がしびれるようになる、ろれつが回らなくなってしまった場合は、お近くの看護師にお伝えください。
⑤ 網膜裂孔
網膜とは目の奥にある組織で、カメラでいうとフィルムに相当する部分です。年齢の変化や近視・打撃・特に理由がなくてもそこに穴が開いてしまうことがあります。穴が開いたまま放っておくと、そこから水が入り最終的に失明してしまう病気「網膜剥離」になることがあります。
●光凝固術
網膜剥離になると手術などの治療となりますが、軽い段階であればレーザー光線で対応することができます。網膜の穴が開いた部分の周りを焼いてくっつけるのが目的です。はんだごてで焼くようなイメージです。
ただし網膜ははがれていこうとする力もあり、それとくっつこうとする力の力比べです。ですからレーザーを打っても網膜剥離になってしまい、手術などを必要とすることがあります。それでもレーザー治療をしたほうが、しないよりは網膜剥離にはなりにくくなります。
⑥ 加齢性黄斑変性
加齢性黄斑変性は年齢の変化により、見る中心(黄斑)に出血をきたしてしまう病気です。
原因としては年齢・日光などいろいろあります。タバコなどを吸われている方はなりやすく、そしてこの病気は難病の一種で、失明原因として大きな位置を占める病気です。
治療としてはPDT(レーザー光線で3日程度の入院が必要です)・注射(目の玉の中にする)・手術(2週間以上の入院が必要です)・飲み薬がありますが、どれも進行をくいとめる治療となります。
加齢性黄斑変性は様々な治療があるにもかかわらず、そのどれもが治す治療というよりは、その現状から変わらなくすることで精一杯な状況です。むしろ悪化を食い止められればかなり治療は成功していると考えられるぐらいです。
とくに様々な治療が必要となる時期というのは、悪くなってきている時期なので徐々に視力低下をしていくと思います。しかし何もしないよりは、悪くなりにくいというので行っています。決して治療により視力が低下しているわけではないので勘違いなさらないでください。
PDT:
光を吸収するお薬を点滴してレーザーを打ちます。しばらく日に光を浴びないように3日間は入院していただき、絶対に日光を避けます。その後もしばらく光を浴びないようにしていただきます。
注射:
ルセンティスという出血の原因である新生血管の増殖や成長を抑える注射を眼の玉にします。
手術:
とても大きな治療法のため3~5時間の手術ですが、効果はまちまちであまり積極的には行われていません。場合によっては眼の中に大きく出血した場合は1~2時間程度で出血を取る行うことがあります。
飲み薬:
補助的に使われます。効果は極めて弱いので他の治療と併用します。
PDTは他院にご紹介させていただきます。
⑦ 黄斑浮腫
黄斑浮腫とは物を見る中心がむくんでしまっている状態をいいます。むくんでしまっていると視力が下がってしまうので、手術ではそのむくみをとります。
●黄斑浮腫手術療法
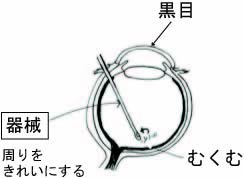 硝子体手術で目の玉の中のゼリー状のものを取り去り、むくみの原因となる硝子体の牽引を除去します。視力0.6以下で物を見る中心にむくみがある方が対象となります。一般的な硝子体手術の合併症はおこりうります。
硝子体手術で目の玉の中のゼリー状のものを取り去り、むくみの原因となる硝子体の牽引を除去します。視力0.6以下で物を見る中心にむくみがある方が対象となります。一般的な硝子体手術の合併症はおこりうります。
また、牽引を除去したとしてもむくみが改善しないこともあります。またむくみ症状が生じている場合は、早めに診察・治療をおこなったほうが結果がとなります。しかし、物を見る中心(黄斑)に沈着物が多い人や手術前の視力が0.1以下の方は視力改善がほかの方より難しくなります。
手術後場合によってはガスを眼の中に入れることがあり、その場合はしばらく下向きに生活してもらうこととなります。
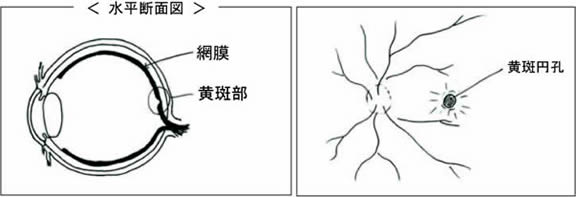
⑧ 黄斑円孔(おうはんえんこう)
網膜は光を感じる神経膜です。目玉の裏側を裏打ちするようにぴったり張っていて、特にその中央で物を見ています。その中央のところを黄斑部と呼びます。黄斑部のところにくぼみができ、次第に穴となり正常に機能しない状態が黄斑円孔です。
特に視力低下や状態が悪くない場合は様子を見ますが、徐々に悪化してきたり段階が進んでくると手術が必要になります。特に視力が0.6以下となると手術を考えていただくことが多いです。
手術が必要になった場合は、早めの方が良い結果となります。手術をした場合、穴がふさがる確率が2年以内に手術をすると70%程度、2年以上経過したものでは25%程度といわれています。視力に関しても2年以内で60%程度の改善、2年以上で25%程度の改善といわれています。
●黄斑円孔手術
黄斑円孔手術の最大の目的は、網膜の黄斑部まわり組織を取り除くことによって穴になりやすい状態を改善することです。しかし、周りを取り除けたからといって穴がふさがるのが確実というわけではありません。
手術の治癒率は、個人個人によりケースバイケースなので何ともいえませんが、多くは一回の手術後、徐々に見えてくることが多く、複数回の手術が必要になる事も稀にあります。危険性としては眼内の出血、網膜剥離(1~10%)、緑内障等の合併症が生じる可能性があります。
手術時間は1~2時間ほどです。
⑩ ぶどう膜炎
ぶどう膜炎とは、目の中のぶどう膜という部分に炎症を起こしている状態です。
原因は体の病気(原田病・Bechet・サルコイドーシス)などいろいろありますが、原因がわかるのが約半数です。残りの半数は原因がわからず、炎症が起こっているというのが分かるだけです。
治療としては、ステロイドを用いて炎症を抑えるという治療をします。ひどい時は入院して点滴をします。
症状が軽い時は目薬や飲み薬のみとなります。状態によっては、目の周りに注射をして炎症を抑えることもあります。
一部急激に悪化するものもありますが、ほとんどは治療をしていれば急激な悪化は見られません。しかしぶどう膜炎というのはあくまで抑えるのが主な治療のため、治ってしまうというよりは抑えられるという状態となるので、何度も炎症を繰り返してしまうことがあります。
⑪ ものもらい
 ものもらいは瞼の炎症により、塊ができている状態です。
ものもらいは瞼の炎症により、塊ができている状態です。
目薬やひどい時は飲み薬で様子を見ますが、それでも落ち着かない場合や早く治したい場合は切開して中身を出します。
目薬や飲み薬で落ち着いても、なくなったわけではなく、芯は残ってしまうのでまた再発することはあります。
手術は目薬と注射の麻酔を用いて10~20分で終わります。入院の必要はありません。眼帯はその日だけで、次の日からは普通に生活できます。
合併症として、麻酔薬の影響でしばらくは腫れてしまいます。また皮下出血があり青あざのようなのが2~3週間でてしまうこともあります。
切開するといっても細胞レベルでゼロになるわけではないので、目薬や飲み薬に比べれば再発は少ないのですがそれでも再発してしまうこともあります。
傷口は外側の場合は瞼に沿って、内側の場合は瞼の内側に入れますが、手術後目立たないことがほとんどです。一部傷口が残りやすい人は残ってしまう場合があります。
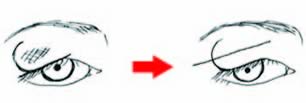
⑫ 眼瞼下垂(がんけんかすい)
⑬ 翼状片(よくじょうへん)
⑭ 顔面痙攣・眼瞼痙攣(がんけんけいれん)
症状として、まぶしく感じたり瞬きの回数が多くなる。目をつぶりやすくなる。開けているのがつらい。違和感がある。こわばってしまう。などの症状があります。
<治療>
1.飲み薬
最も安全なのが飲み薬ですが効果は強くありません。
2.注射(Botox)
注射は効果はありますがリスクもあります。
注射の場合、薬が効きすぎても3か月経つと元に戻るということです。逆にいえば3か月毎に注射をしなければいけません。
一般的な治療方法としては飲み薬をしてみて、だめなら注射をするというのが方法です。それでも落ち着かない場合、はたまた定期的な注射が大変な場合は手術にするという方法があります。
⑮ 狭隅角(きょうぐうかく)
狭隅角とは、目玉の水の流れ道が狭い状態をいいます。
そのため流れが停滞して眼圧(目の硬さ)が上がってしまったり、緑内障発作といえる急激な痛みと視力低下を生じてしまうことがある状態です。
狭隅角がある人の20%が5年以内に眼圧が20以上に上昇したり(正常が10-21)、隅角といって水の流れ道が癒着(くっついてしまう)状態になるといわれています。そのうち30%の人が狭隅角緑内障という眼圧の上昇により、視野(見える範囲)が狭くなってしまうといわれています。
またそれとは別に10%の人が緑内障発作を起こしてしまうといわれています。
治療法としては、レーザー治療と手術・白内障手術が良いといわれています。
レーザー治療は手術をせず5分ぐらいで可能ですが、弱点としては将来的に角膜内皮細胞というのが減り、角膜移植が必要になる方もいらっしゃるという点があります。
手術は茶目を切るだけですが手術であるという点、出血・感染の危険があります。
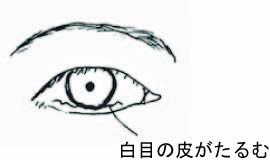
⑯ 結膜弛緩(けつまくしかん)
結膜弛緩とは、白目の皮(結膜)が年齢によりたるんで(弛緩)しまう状態をいいます。
⑰ 視神経乳頭陥凹(ししんけいにゅうとうかんおう)
目の奥の視神経という部分がへこんでいる状態をいいます。
一般的にこれが大きい方は緑内障になりやすいといわれています。
緑内障とは視野(見える範囲)が徐々に狭くなる病気です。現在の中途失明原因の第一位の病気です。しかし、視野が狭くなってもはじめのうちはあまり気づきません。そのため視野(見える範囲)の検査をする必要があります。
視野検査は機械に顎をのせて、光が見えた時にボタンを押すという検査です。これで見えない範囲があるのを測定します。
検査した際、緑内障でなかったとしても今後緑内障になりやすい状態であるというのは変わりません。半年に一回ぐらいの診察および1年に一回ぐらいの視野検査が必要となります。
緑内障はかつて治療法がほとんどなく、手の施しようがありませんでしたが、今は新しい目薬などいろいろ出てきているので早期発見早期治療をすれば落ち着くケースが多く、また急激に進む病気ではないので、半年に一回の受診でも状態確認が可能です。
後発白内障切開術(YAGレーザーについて)
眼内レンズ逢着術
白内障の手術をした際、1/100の確率で目の中にある水晶体嚢(袋)が弱く、人工のレンズが入れられない状態があります。
そのままだと強い遠視になってしまうため、以下の治療があります。
コンタクトレンズをする:安全ではありますが不便ですし、内皮細胞と言って黒目の細胞(角膜)が弱くなってしまうことがあります。
厚いレンズの眼鏡をかける:安全ではありますが不便です。
人工のレンズを縫い付ける:一番便利ではありますが手術が必要になります。
人工レンズを縫い付ける手術は、水晶体嚢(袋)の中に入れず、縫い付けることによって人工のレンズは入れることができます。
手術は1時間~1時間30分ほどです。
目薬と注射の麻酔をし、レンズを入れる切れ込みをつくります。左右にレンズを縫い付けた糸が隠れるような切れ込みを入れて、中で糸を通し縫い付けてきます。
合併症としては、1/2000眼内炎(バイ菌が眼の中に入る)、出血・角膜内皮損傷・網膜剥離があります。
手術後しばらくは逆に見ずらくなりますが、しばらくして落ち着いてきたら見やすくなってきます。
入院治療で3~10日の間の入院期間が必要です。
このような合併症がおこってしまうと、不信に思ってしまう方もいるかもしれません。ご心配の場合はセカンドオピニオンといって、他の病院に意見を求めることも可能です。



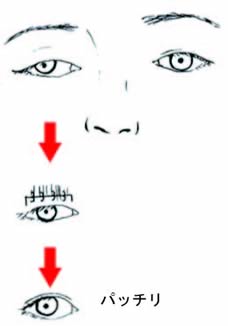 治療は瞼を上げるのが目的ですが、結果として肩こりや頭痛などがよくなる方もいます。それは副次的で主目的ではありません。また、見た目がぱっちりすることも多いです。年齢の変化で一度よくなっても将来また下がってくる人もいらっしゃいます。
治療は瞼を上げるのが目的ですが、結果として肩こりや頭痛などがよくなる方もいます。それは副次的で主目的ではありません。また、見た目がぱっちりすることも多いです。年齢の変化で一度よくなっても将来また下がってくる人もいらっしゃいます。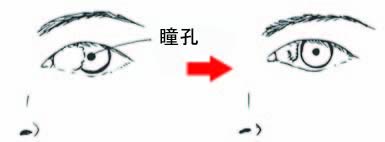
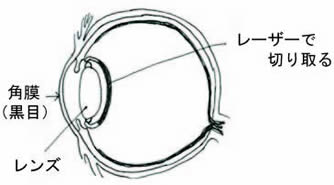 この治療で次の日からは、その膜で見えなかった分はよく見えるようになります。
この治療で次の日からは、その膜で見えなかった分はよく見えるようになります。